Экзостозная болезнь или Множественная экзостозная хондродисплазия (МЭХД)
Экзостозная болезнь/множественная экзостозная хондродисплазия (МЭХД) является наследственным генетическим заболеванием, которое встречается в 1:50000 человек. При МЭХД у 90% пациентов отмечаются мутации генов EXT 1 или EXT 2. Возможно заболеть МЭХД в результате спонтанной мутации генов. Заболевание передается по аутосомно-доминантному типу наследования.
Для экзостозной болезни характерно образование большого количества остеохондром (костно-хрящевых экзостозов), количество которых может достигать 350-400 шт. у одного человека. Считается, что остеохондромы образуются, как хрящевой «выброс» зоной роста. Хрящевой колпачок остеохондромы имеет схожее строение с зоной роста, и увеличение остеохондромы в размерах происходит аналогично продольному росту кости в зоне роста. Наиболее характерные локализации для остеохондром: проксимальные и дистальные метафизы бедра, большеберцовой и малоберцовой костей, проксимальные метафизы плеч, межкостный промежуток предплечья, лопатки, ребра, ключицы. Принципиально, остеохондрома может поражать любую кость скелета. Остеохондромы относятся к доброкачественным новообразованиям, но в 15-20% случаях во взрослом возрасте озлокачествляются, перерождаются в хондросаркому.
Множественная экзостозная хондродисплазия отчетливо проявляется в раннем детском возрасте. Родители обнаруживают на теле ребенка новообразования костной плотности, пальпируемые под кожей. Размеры остеохондром чаще всего варьируют и редко превышают в раннем детском возрасте 1 см в диаметре. В дальнейшем, по мере развития ребенка остеохондромы имеют тенденцию к росту и увеличению. Зачастую с ростом остеохондром возникают деформации и укорочения конечностей. Сдавление нервных окончаний может быть причиной болевой симптоматики, приводить к развитию невропатий.
Проявления болезни очень разные. Так в нашей практике мы часто встречаем пациентов, которые, несмотря на наличие множественных остеохондром, не нуждаются в хирургическом лечении, т.к. как у них нет болей, нарушения функции и деформаций конечностей. В то же время даже небольшие остеохондромы могут приводить к тяжелым ортопедическим последствиям. Так остеохондромы межкостного пространства на предплечье могут приводить к нарушению ротационной функции, укорочению локтевой кости, деформациям лучевой и локтевой костей, в редких случаях к вывиху головки лучевой кости, подвывиху кисти, контрактуре локтевого сустава. Остеохондромы проксимального отдела малоберцовой кости могут вызывать сдавление малоберцового нерва и невропатию, соответственно.
Цели хирургического лечения пациентов с МЭХД следующие:
- Резекция остеохондромы. Как уже сказано выше, показаниями для хирургического удаления остеохондромы(м) являются боли, невропатия. Чаще всего пациент четко указывает, какая из остеохондром вызывает болезненные ощущения, мешает функционировать. Также удалению подлежат остеохондромы, которые являются причиной последующей деформации кости/ей, формированию подвывихов и вывихов в крупных суставах. В таких случаях очень важным является своевременное выявление тенденции к деформации и удаление «ключевых» остеохондром. При лечении пациентов с экзостозной болезнью НЕ СТОИТ цели удалить все экзостозы, т.к. их в организме более 300. Основная задача – удалить только те экзостозы, которые «мешают» пациенту, ограничивают функцию суставов конечности, вызывают деформации, невропатии, хромоту.
- Управляемый рост или гемиэпифизиодез восьмиобразными пластинами и винтами. Самый малотравматичный и крайне эффективный из методов хирургического лечения деформаций у детей. При экзостозной болезни данный метод показан в случаях сформировавшихся деформаций нижних конечностей. Гемиэпифизиодез представляет собой временную фиксацию части зоны роста пластинкой или винтом с «выпуклой» стороны деформации. При этом кость не пересекается, и ребенок остается мобильным. Пациент продолжает расти, при этом не зафиксированная часть зоны роста (с «вогнутой» стороны деформации) продолжает функционировать, и деформация устраняется самостоятельно. Скорость устранения деформации зависит от активности роста ребенка.
- Корригирующие остеотомии с внутренней или внешней фиксацией. Такие операции показаны пациентам, у которых имеют место деформации конечностей, а рост костей закончен, т.е. дети старшей возрастной группы и взрослые. При этом вмешательстве выполняется пересечение кости с одномоментным устранением деформации. Кость в положении коррекции фиксируют либо внутренним фиксатором (пластина/блокируемый интрамедуллярный стержень), либо внешним (аппарат Илизарова и его аналоги). Когда имеет место не только деформация, но и укорочение кости, возможно удлинение и коррекция деформации методом Илизарова.
В каждом случае решение о выборе метода оперативного лечения, его необходимости, принимается хирургом индивидуально.
Для разных анатомических областей характерны разные варианты деформаций и хирургического решения, соответственно. Более подробно остановимся на основных локализациях.
Тазобедренный сустав
Одной из «излюбленных» локализаций остеохондром является проксимальный (верхний) отдел бедренной кости. В большинстве случаев остеохондромы охватывают верхний отдел бедра муфтообразно и являются причиной вальгусной деформации проксимального отдела бедра. В большинстве случаев такие пациенты не нуждаются в оперативном лечении, т.к. у них отсутствуют боли и не ограничена амплитуда движений.
Показаниями к оперативному лечению:
- боли в тазобедренном суставе;
- хромота;
- ограничения движений в тазобедренном суставе;
- наличие рентгенологических признаков вывиха или подвывиха бедра.
Мы выполняем следующие хирургические вмешательства на тазобедренном суставе:
- Резекция (удаление) остеохондромы, являющейся причиной боли, деформации, подвывиха;
- Корригирующая остеотомия бедерной кости и костей таза (при необходимости) с резекцией (удалением) остеохондром и внутренней фиксацией.
Пример №1: резекция остеохондромы проксимального отдела бедренной кости
Женщина, 38 лет, с экзостозной болезнью. Последние 4 года страдала от ограничений сгибательных и ротационных движений в левом тазобедренном суставе. Выполнена резекция объёмной остеохондромы передней поверхности шейки левого бедра
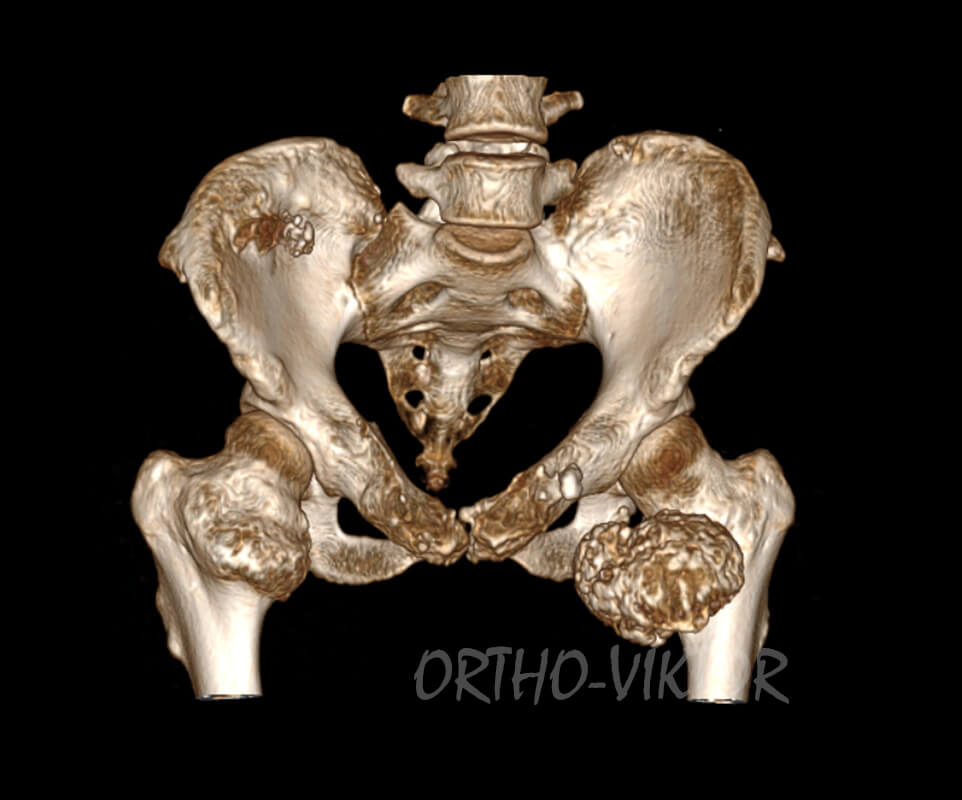
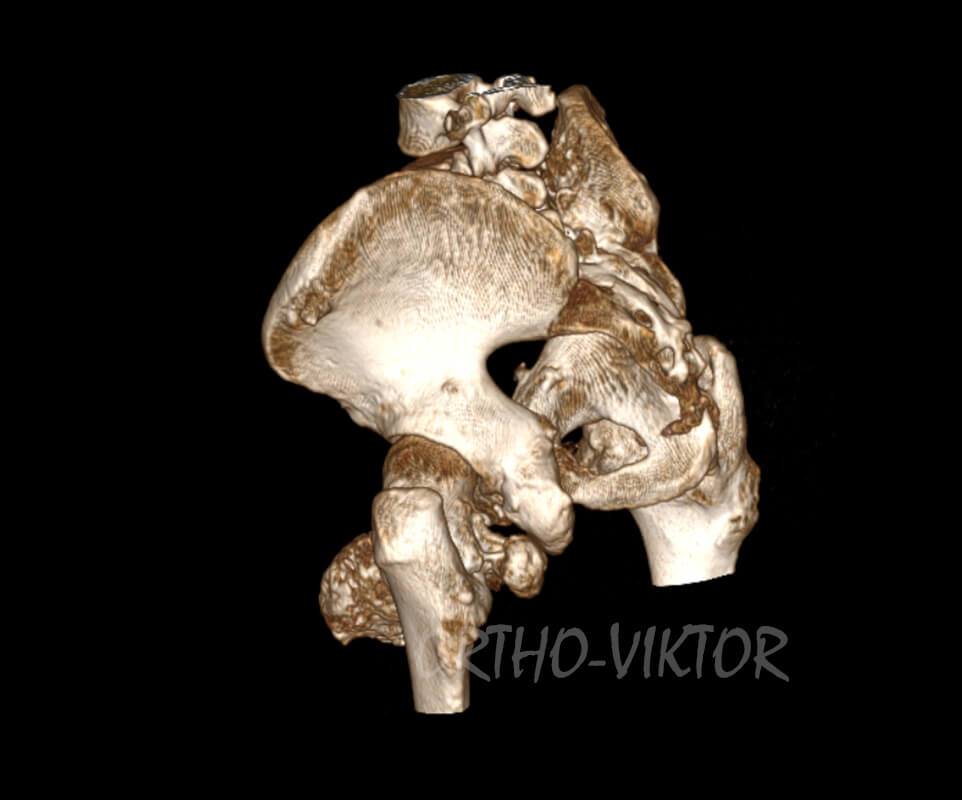
Данные компьютерной томографии до операции: объемная остеохондрома передней поверхности шейки левого бедра, ограничивающая движения в левом тазобедренном суставе.
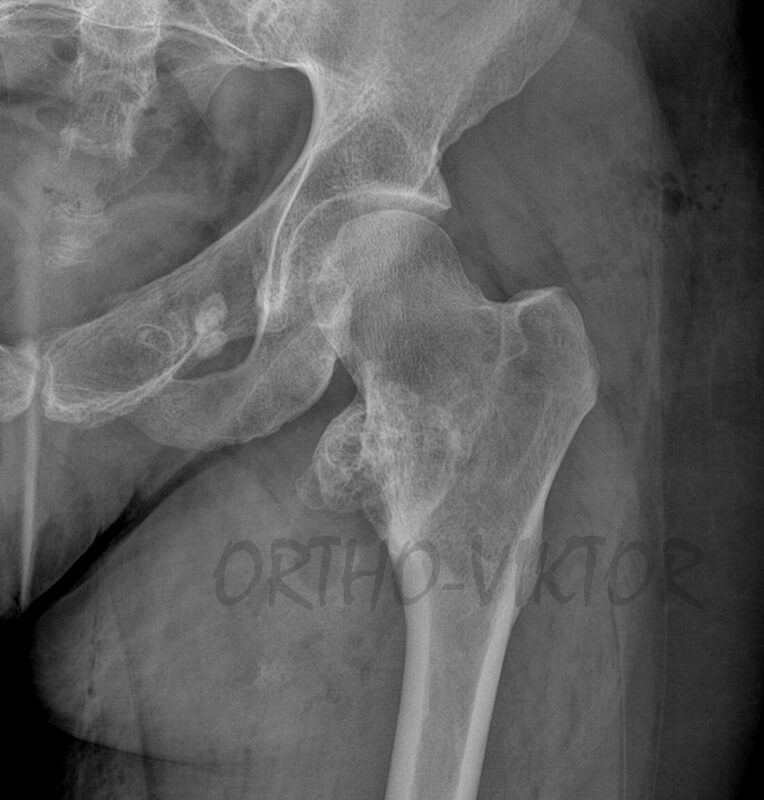
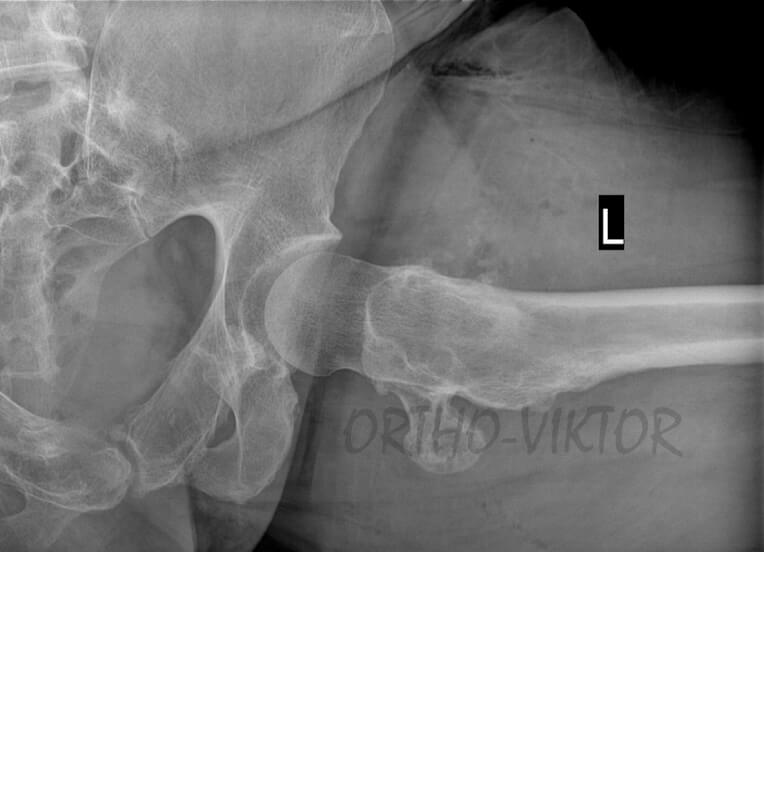
Рентгенограммы после удаления остеохондромы передней поверхности шейки левой бедренной кости.
Пример №2: реконструкции левого тазобедренного сустава
Девушка, 19 лет, ранее не оперирована. До операции много лет страдала от хромоты, болей в тазобедренном суставе, ограничений движений. Рентгенологически выявлен подвывих левого бедра, связанный с большой остеохондромой, «выталкивающей» бедро из вертлужной впадины. Пациенту была выполнена операция: резекция остеохондромы, корригирующая остеотомия левого бедра, тройная остеотомия таза с устранением подвывиха, фиксация бедра пластиной, костей таза- винтами.
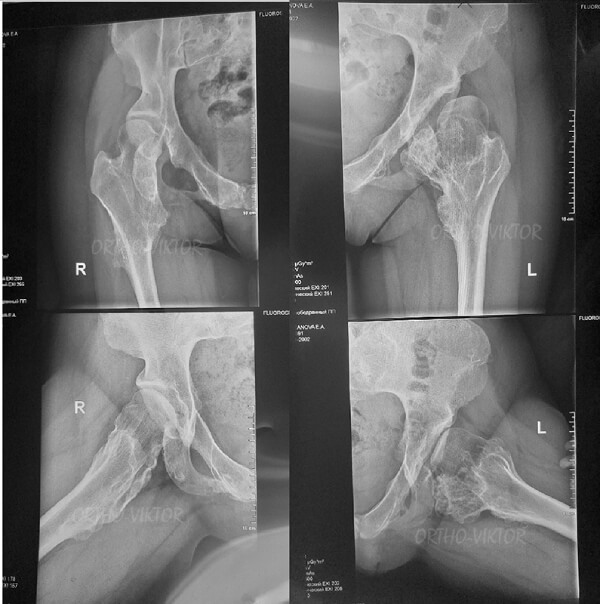
Рентгенограммы до операции
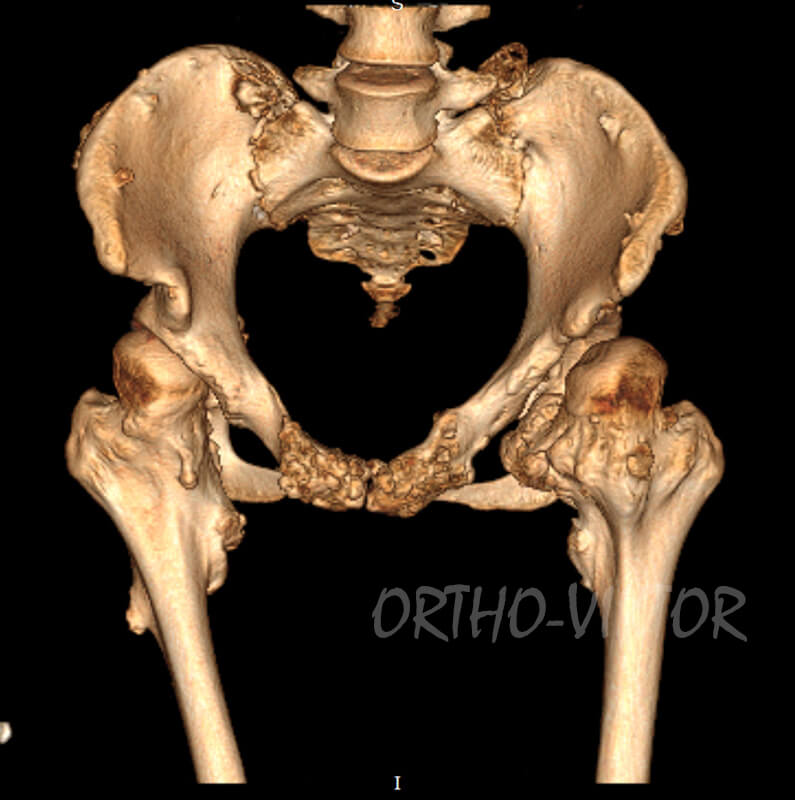
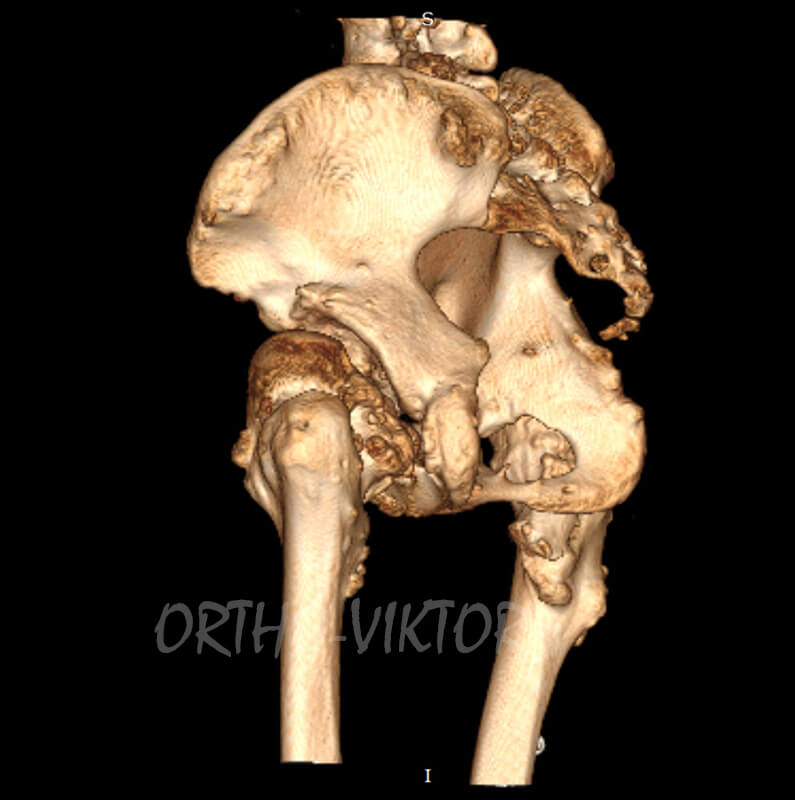
Данные компьютерной томографии до операции
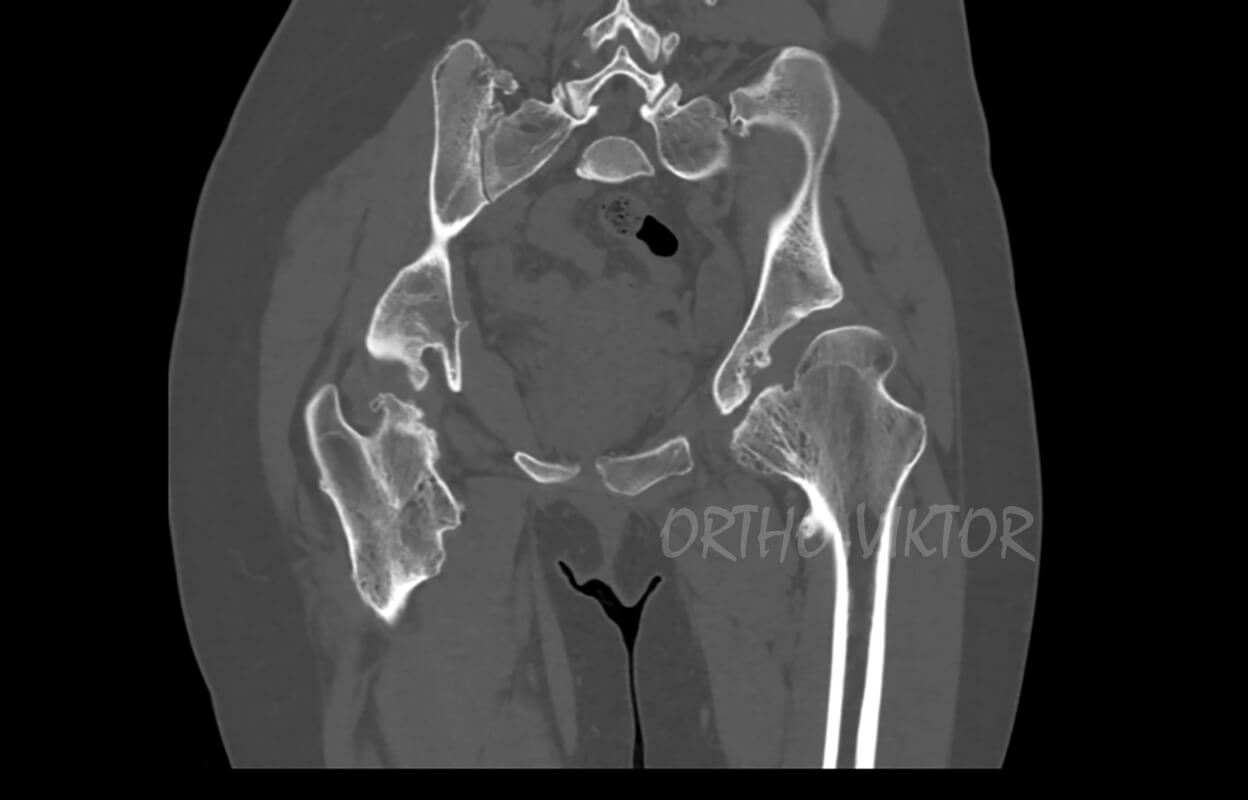
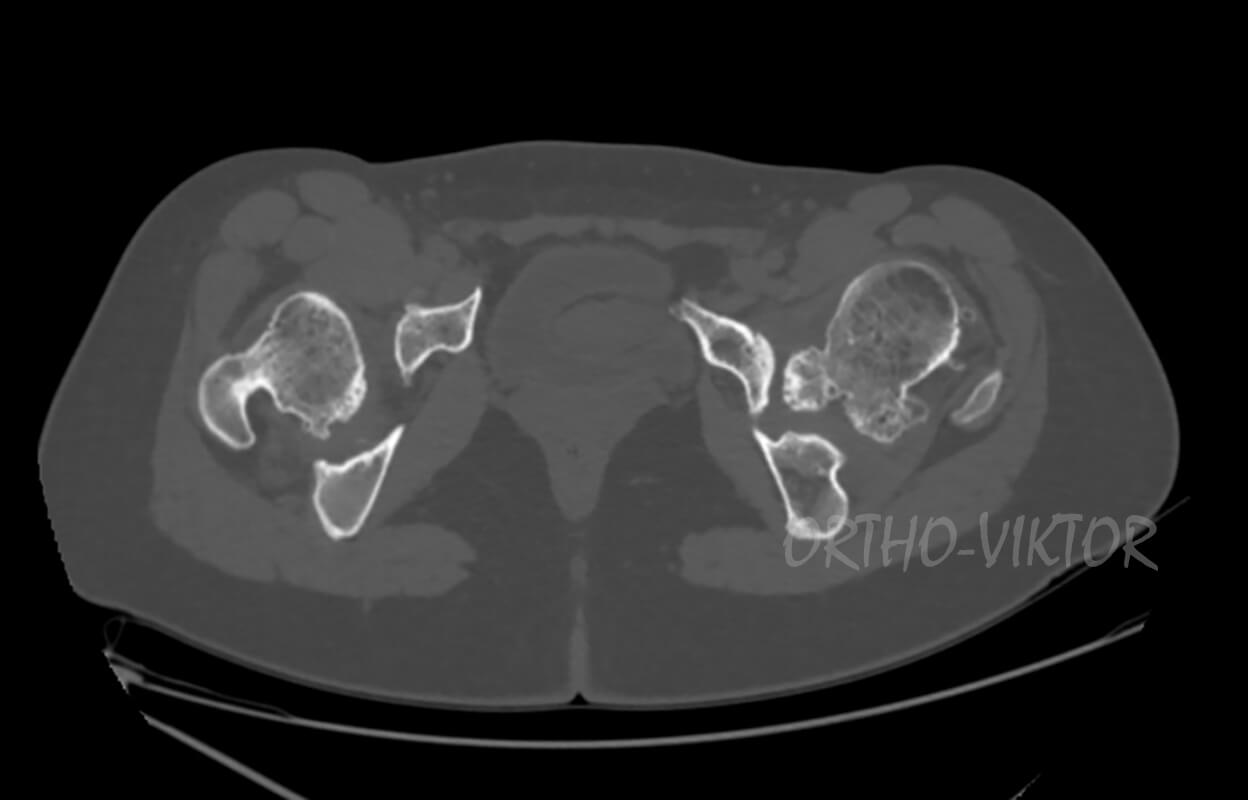
Данные компьютерной томографии до операции
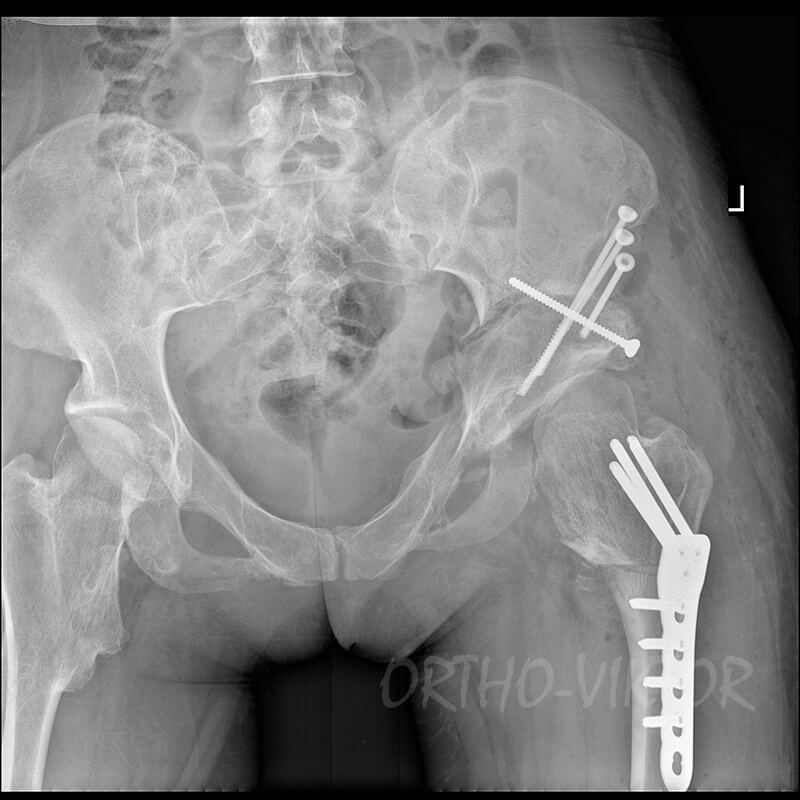
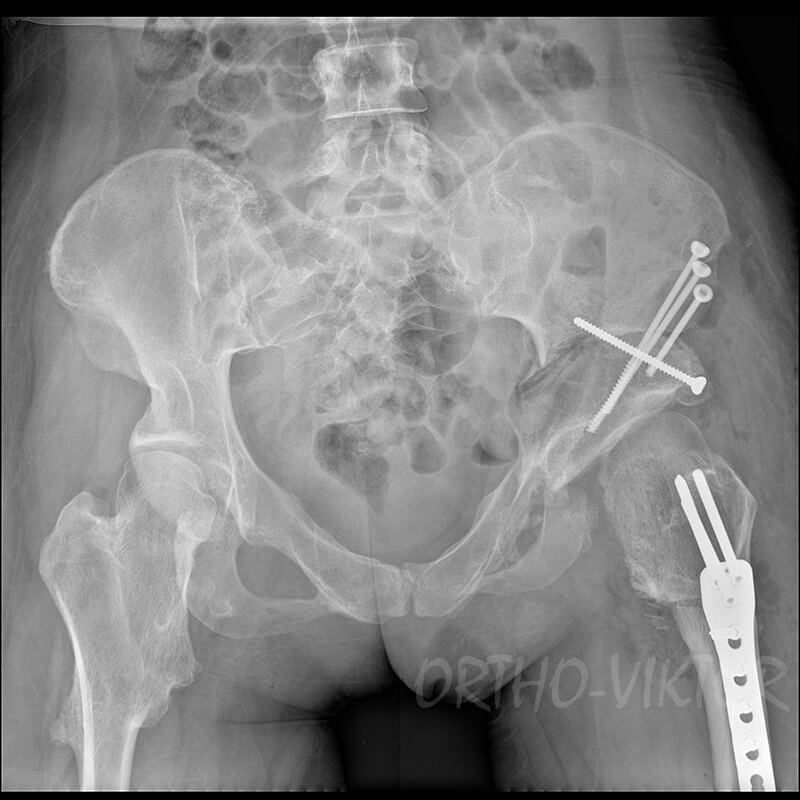
Рентгенограммы после операции
Коленные суставы
Наиболее часто остеохондромы имеют локализацию в области дистальных (нижних) зон роста бедер и в области проксимальных (верхних) зон роста большеберцовой и малоберцовой костей. Чаще всего экзостозы пальпируются под кожей и доставляют дискомфорт. Основной жалобой в ряде случаев является боль при соударении коленных суставов. «Мешающие» остеохондромы подлежат резекции (удалению). Такие операции могут повторяться многократно, т.к. по мере роста ребенка появляются новые экзостозы.
Экзостозы области головок малоберцовых костей являются наиболее «неприятными», как для пациента, так и для оперирующего хирурга. Причиной тому – близкое расположение общего малоберцового нерва. Чаще всего пациент обращается с резкими болями, имеющими иррадиацию (распространение) по всей ноге, иногда имеет место степпаж («хлопающая» стопа), нарушение тыльной флексии в голеностопном суставе. Такие нарушения свидетельствуют о невропатии малоберцового нерва, причиной которой его сдавление остеохондромой. В таких случаях перед доктором стоит задача не только удаления экзостоза, но и релиз (высвобождение) малоберцового нерва.
Также частой причиной обращения к ортопеду является вальгусная (х-образная) деформация нижних конечностей или вальгусно-антекурвационная деформация (ноги, согнутые в коленных суставах, отсутствует полное разгибание). Эти деформации являются следствием наличия экзостозов, их влияния на натяжение мягких тканей вокруг коленного сустава, и последующую асимметрию работы зоны роста.
Выбор метода лечения в таких ситуациях определяется следующим образом.
Если ребенок продолжает расти и возможно использование гемиэпифизиодеза (управляемого роста), то следует использовать именно этот метод как для устранения деформаций, так и для коррекции длины (укорочения более длинной ноги).
Если рост ребенка закончен, то следует выполнять корригирующие остеотомии в сочетании с погружным или чрескостным остеосинтезом. Зачастую показано одновременно с остеотомией выполнять релиз (освобождение от окружающих тканей) малоберцового нерва, т.к. одномоментная коррекция деформации может привести к невропатии.
Если имеет место деформация в сочетании со значимым укорочением и рост ребенка закончен или большая по величине угловая деформация, то оптимальным методом лечения является остеотомия (ии) в сочетании с чрескостным остеосинтезом. Удлинение и коррекция деформации в таких случаях выполняется дозированно, с формированием дистракционного регенерата. В качестве чрескостных аппаратов нами используется аппарат на базе компьютерной навигации Орто-СУВ.
Голеностопные суставы
Дистальные отделы берцовых костей также являются одной из излюбленных локализаций остеохондром. Часто экзостозы располагаются в межкостном промежутке.
Остеохондромы в большинстве случаев вызывают вальгусную деформацию на уровне голеностопного сустава. В ряде случаев экзостозы межкостного пространства являются причиной отставания в росте наружной лодыжки, в следствие чего она укорачивается, нарушаются взаимоотношения костей, формирующих «вилку голеностопного сустава, формируется подвывих стопы кнаружи.
Предплечье
Предплечье также является одной из «излюбленных» локализаций остеохондром. По сравнению с другими сегментами поражение предплечья является функционально значимым. Наиболее часто остеохондромы располагаются в межкостном пространстве, что нарушает ротационную функцию предплечья. Кроме этого, они являются причиной замедления роста локтевой кости, что ведет к ее укорочению и деформации, дугообразной деформации лучевой кости, в самых «запущенных» случаях к ее вывиху, контрактуре локтевого сустава, локтевой косорукости, подвывиху кисти в лучезапястном суставе.
Процесс формирования деформации предплечья является стадийным: от малых остеохондром до тяжелой деформации.
На ранних стадиях, при первых признаках ограничений ротационных движений в предплечье, относительно «малое» вмешательство – резекция (удаление) экзостозов межкостного пространства, позволяет избежать тяжелых осложнений. Данная процедура позволяет сохранить ротационную функцию и воспрепятствует формированию укорочения локтевой кости.
В случаях, когда на фоне экзостозов имеет место изолированное укорочение локтевой кости, без деформации лучевой кости и подвывихов в суставах, мы выполняем не только резекцию (удаление) остеохондром, но и удлинение локтевой кости в чрескостном аппарате.
Тяжелые деформации предплечья на фоне экзостозной болезни не редки и в каждом случае требуют индивидуальных подхода и тактики хирургического лечения. В большинстве случаев, даже при самых тяжелых деформациях, восстановление анатомии и функции предплечья возможно, но для этого требуются неоднократные вмешательства.
Пример №3
-
Мальчик, 6 лет на момент начала лечения. Множественная экзостозная хондродисплазия выявлена в возрасте 1 года, за 5 лет лечения выполнены следующие операции:
- резекция остеохондром левой лопатки;
- резекция остеохондром межкостного пространства обоих предплечий;
- резекция остеохондром межкостного пространства дистального отдела костей правой голени;
- гемиэпифизиодез медиальной порции дистальной зоны роста левой большеберцовой кости винтом;
- резекция остеохондром правой и левой кистей рук.
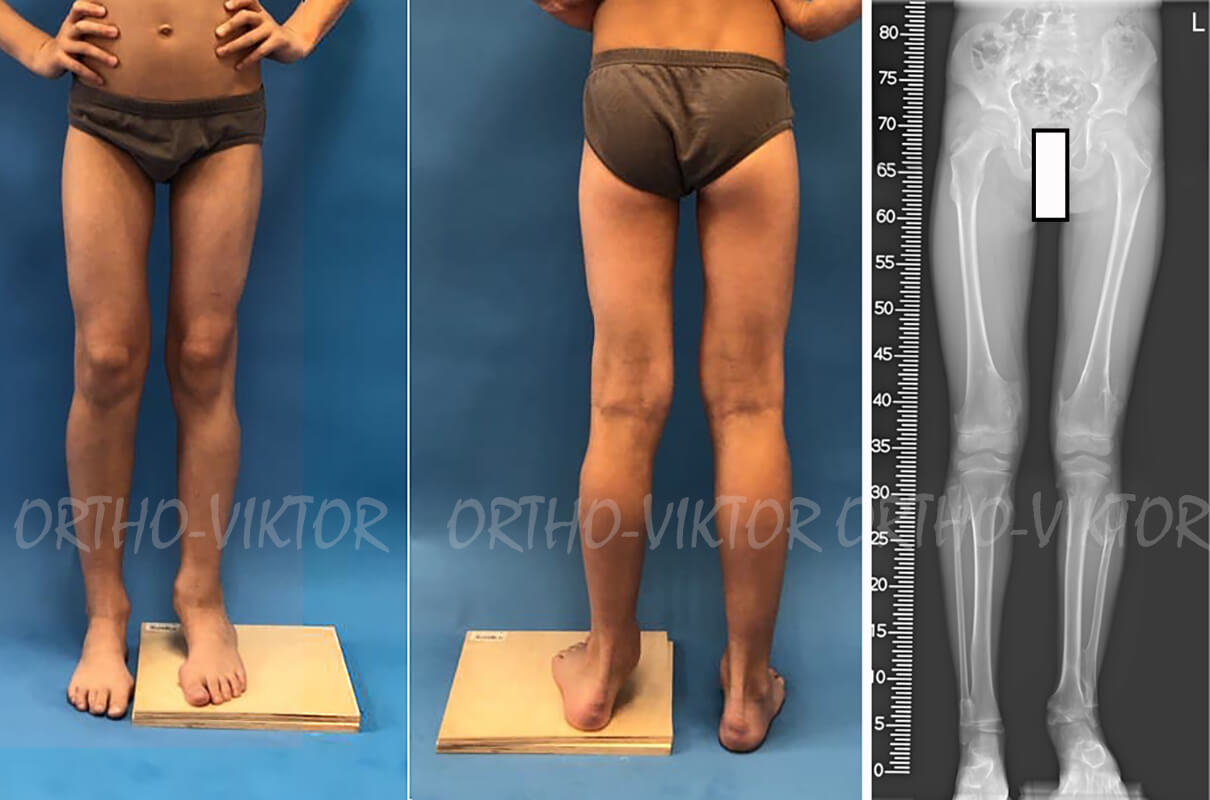
Фотографии и телерентгенограммы пациента перед операцией, демонстрирующие вальгусную деформацию на уровне левого голеностопного сустава.
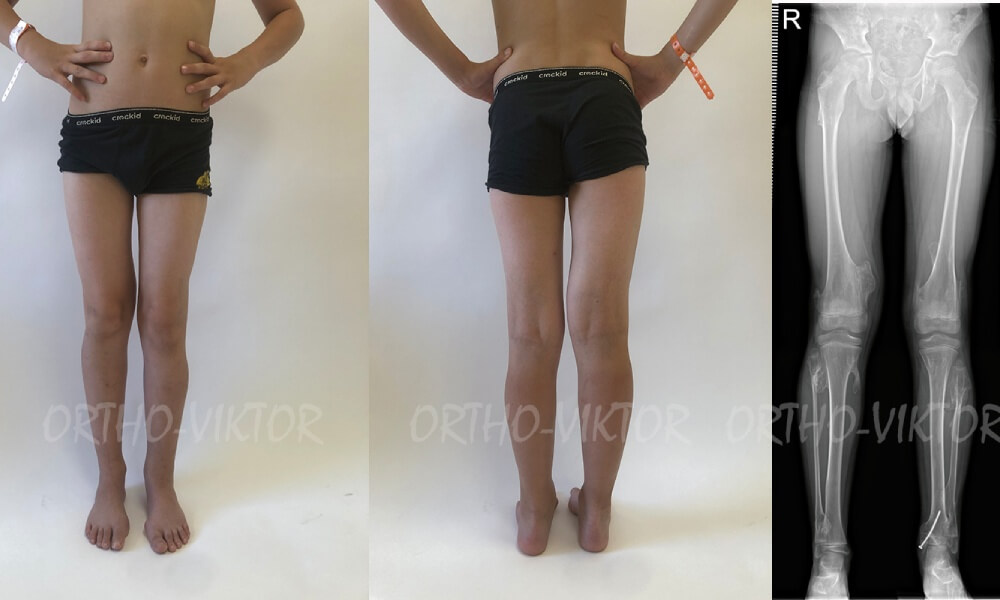
Фотографии и телерентгенограммы через 1,5 года после операции гемиэпифизиодеза медиальной порции дистальной зоны роста левой большеберцовой кости винтом (перед запланированной операцией удаления винта): деформация устранена.
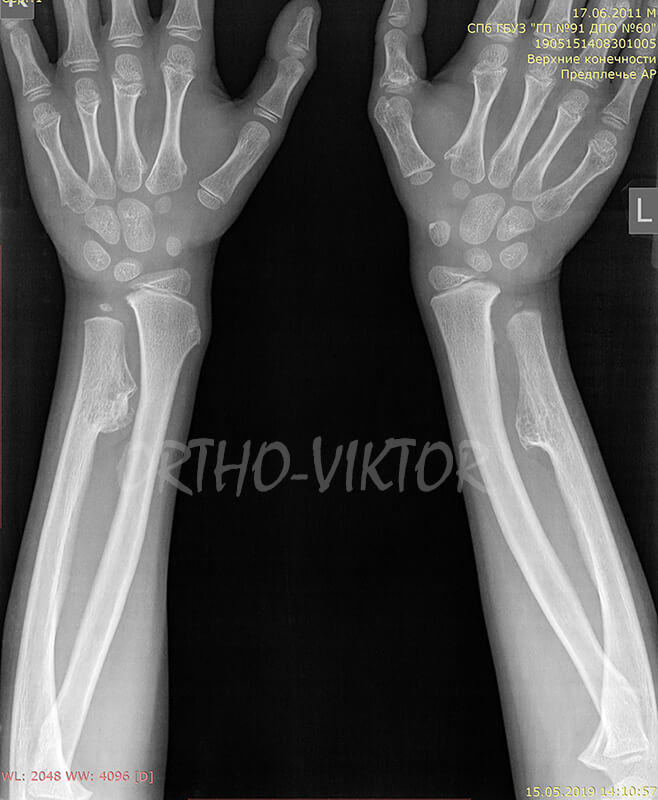
Рентгенограммы предплечий перед удалением остеохондром межкостных промежутков обоих предплечий
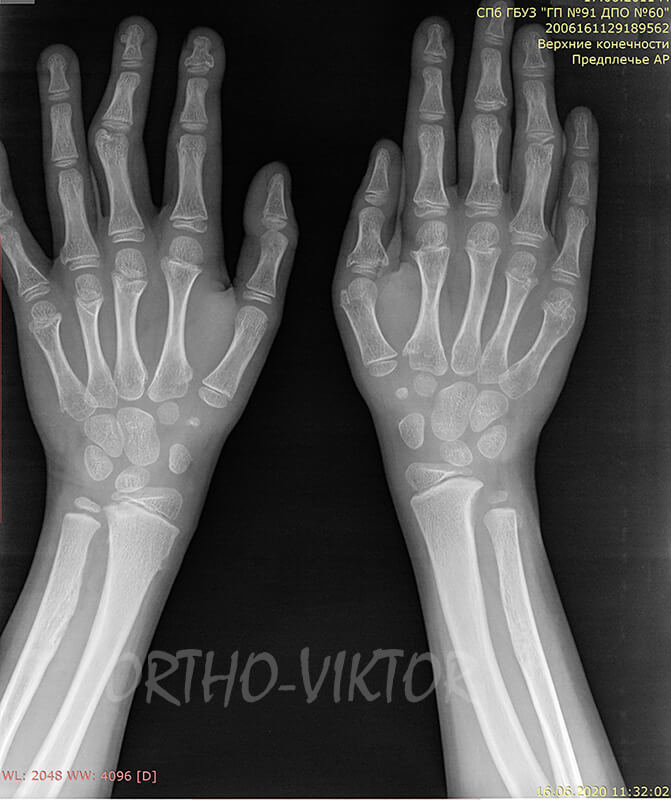
Рентгенограммы предплечий через 1.5 года после удаления остеохондром межкостных промежутков: отсутствие отсеохондром в межкостном промежутке, тенденция к восстановлению нормальных соотношений в лучезапястных суставах

Функция через 1.5 года после удаления остеохондром межкостных промежутков предплечий.
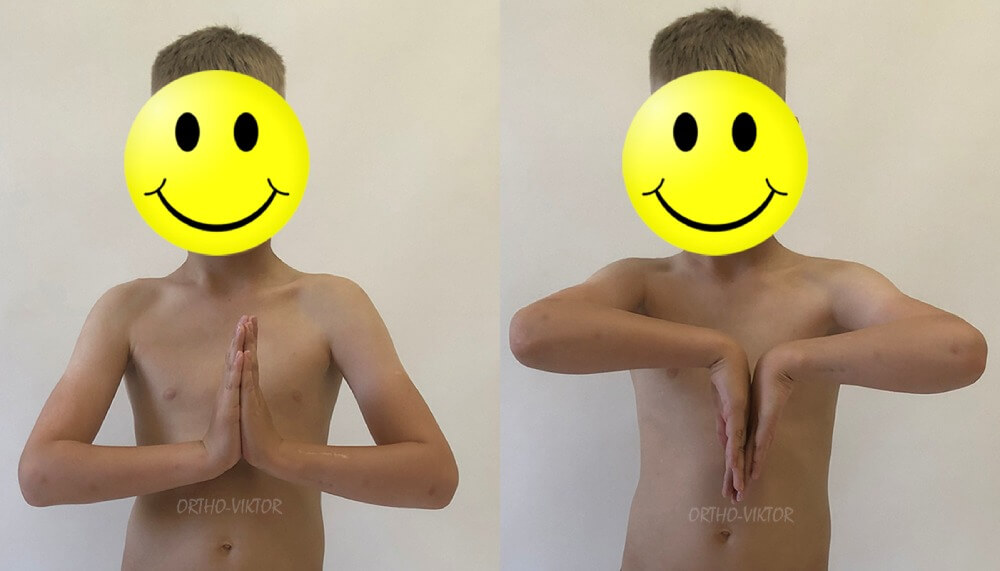
Функция через 1.5 года после удаления остеохондром межкостных промежутков предплечий
Пример №4
Мальчик, 12 лет. В связи с вальгусной деформацией на уровне голеностопных суставов на фоне экзостозной болезни выполнен гемиэпифизиодез внутренних порций дистальных зон роста винтами.
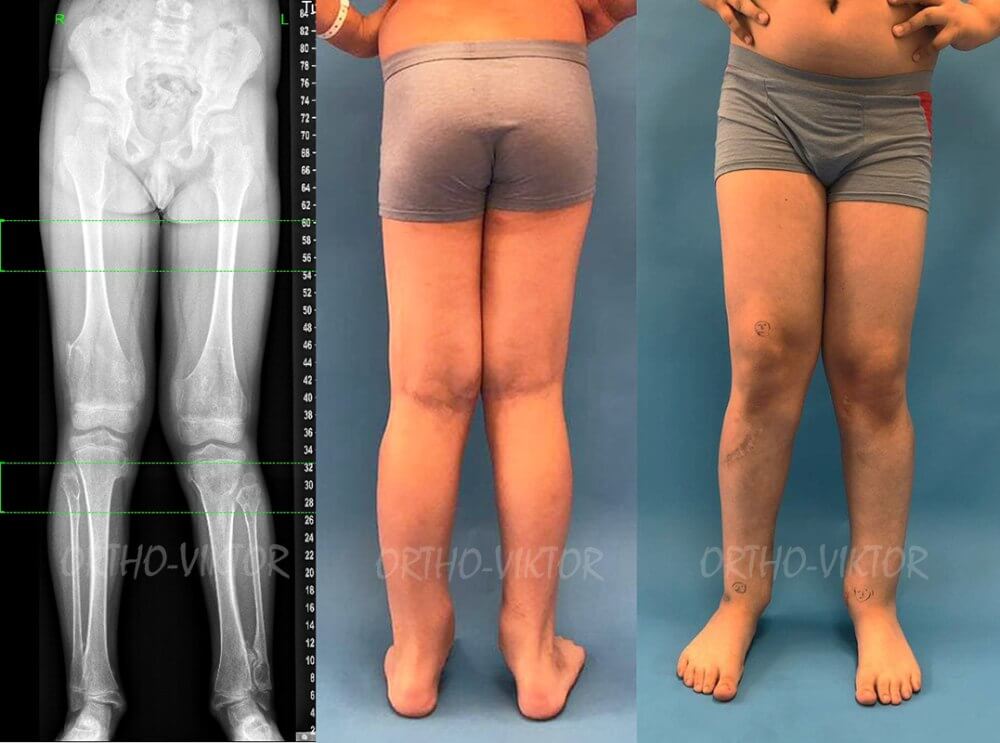
Фотографии и рентгенограммы до лечения
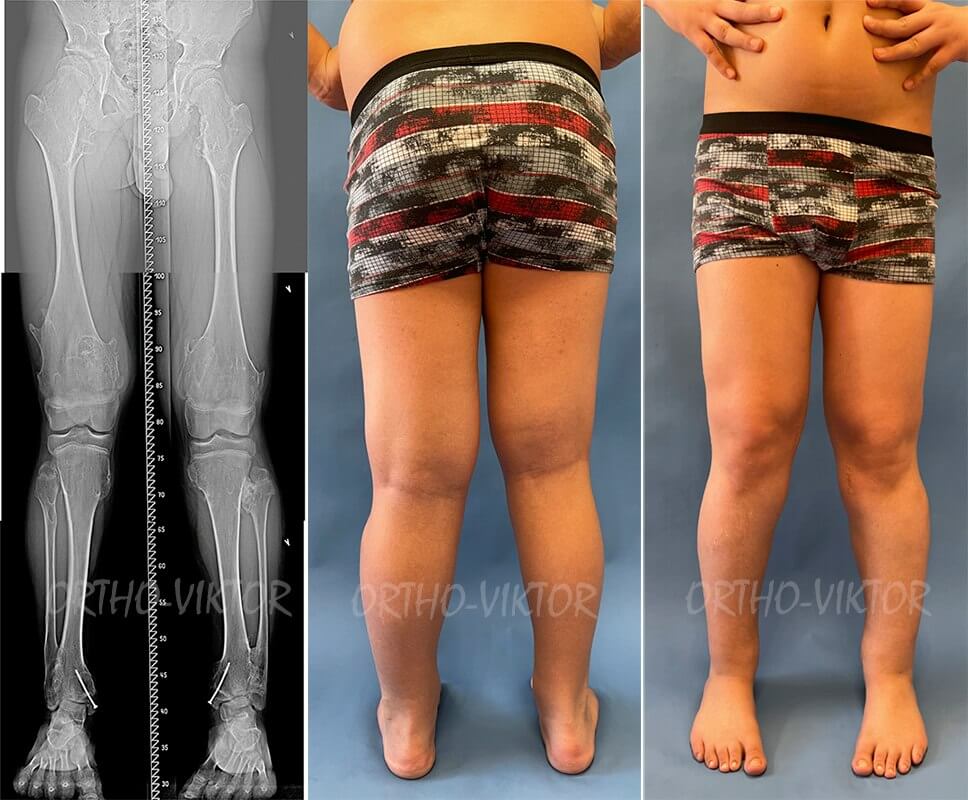
Фотографии и рентгенограммы через 2 года после лечения
Пример №5 Мальчик, 8 лет на момент начала лечения. Множественная экзостозная хондродисплазия выявлена в возрасте 2 лет, за 7 лет выполнены следующие операции:
- резекция остеохондром межкостного пространства обоих предплечий;
- резекция остеохондром правой и левой кистей рук;
- резекция остеохондром пальцев рук;
- резекция остеохондромы ребра;
- неоднократно выполнялся гемиэпифизиодез бедер и голеней с целью коррекции деформаций и неравенства длин конечностей;
- гемиэпифизиодез медиальной порции дистальной зоны роста левой большеберцовой кости винтом.
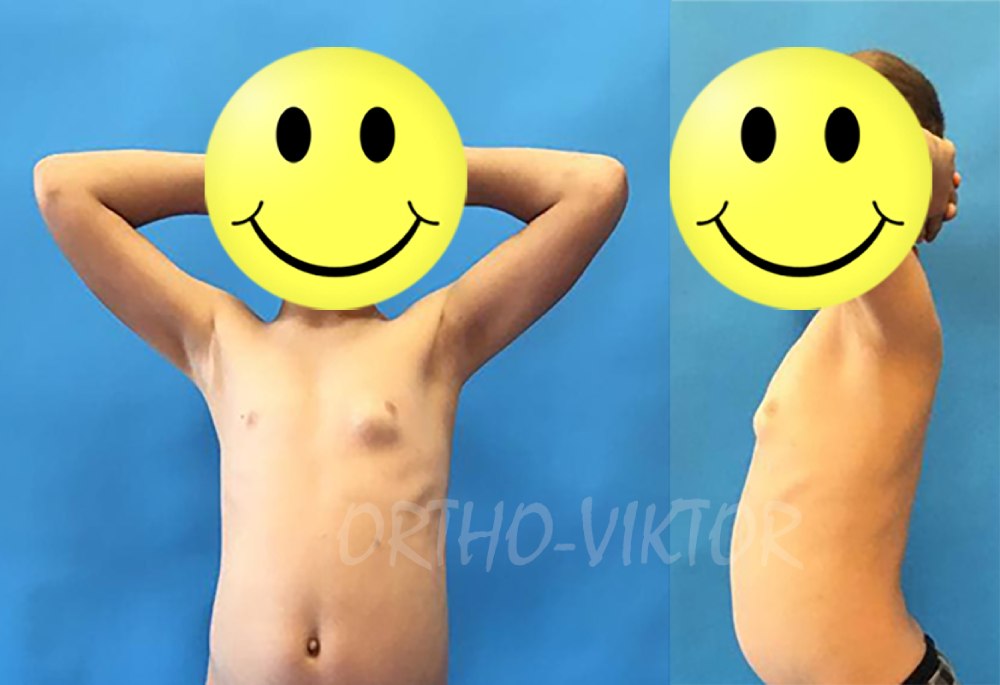
Фотографии пациента перед резекцией остеохондромы 4 ребра

Фотографии через 2 года
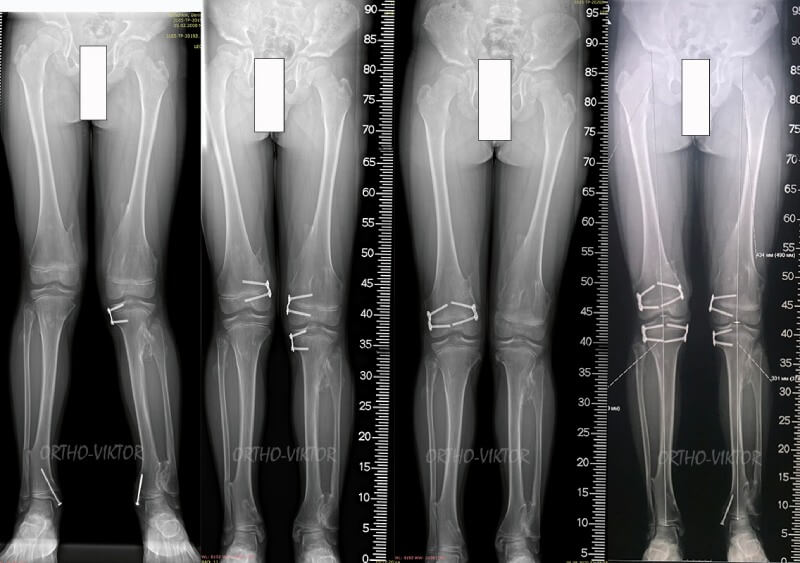
Рентгенограммы пациента на этапах коррекции деформаций и устранения неравенства длин конечностей методом управляемого роста
Пример №3
Девочка, 10 лет. Больна Множественной экзостозной хондродисплазией в третьем поколении. Причиной обращения послужила тяжелая деформация и укорочение правого предплечья с ограничением ротационной функции, болями в области головки лучевой кости. При этом отмечались остеохондромы в межкостном промежутке, деформация лучевой и локтевой костей, укорочение локтевой кости, подвывих головки лучевой кости, локтевая косорукость.
Выполнена операция корригирующая остеотомия лучевой кости, корригирующая остеотомия локтевой кости, резекция остеохондром межкостного промежутка, чрескостный остеосинтез предплечья. В дальнейшем методом чрескостного остеосинтеза выполнялось удлинение локтевой кости с одновременным низведением лучевой кости. По достижении регенератом локтевой кости костной зрелости и консолидации лучевой кости, выполнено снятие КДА и интрамедуллярный остеосинтез локтевой кости стержнем Slim с целью защиты регенерата от перелома.
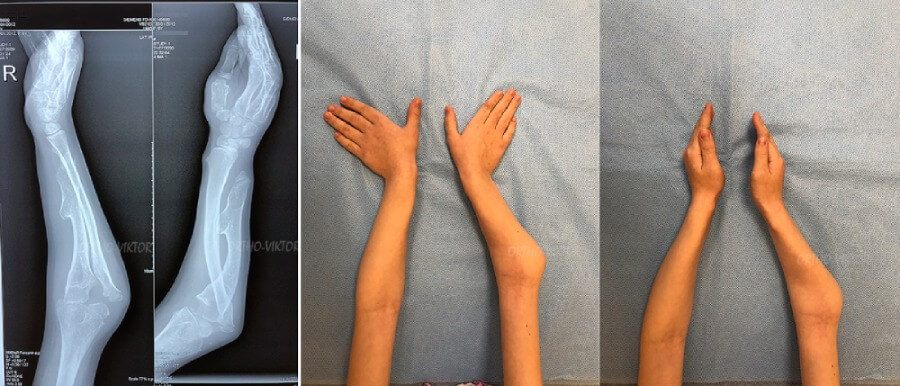
Рентгенограммы и фотографии предплечий ребенка до операции

Фотографии ребенка до операции
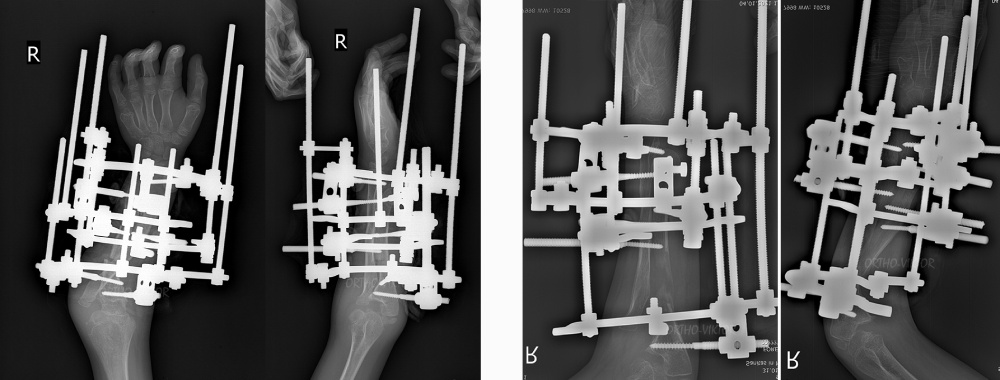
Рентгенограммы правого предплечья после операции на этапе дистракции

Фотографии в чрескостном аппарате на этапе дистракции

Фотографии в чрескостном аппарате на этапе дистракции
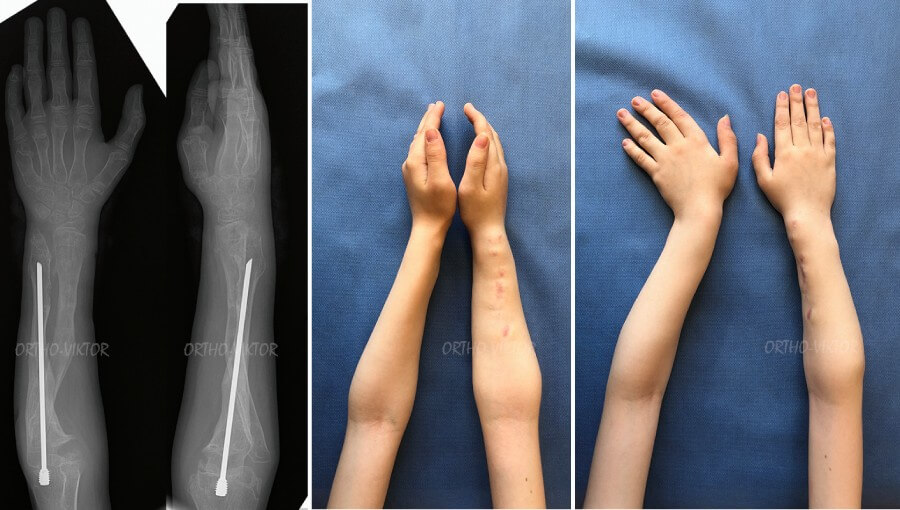
Фотографии и рентгенограммы через 3 месяца после снятия чрескостного аппарата и остеосинтеза локтевой кости стержнем Slim
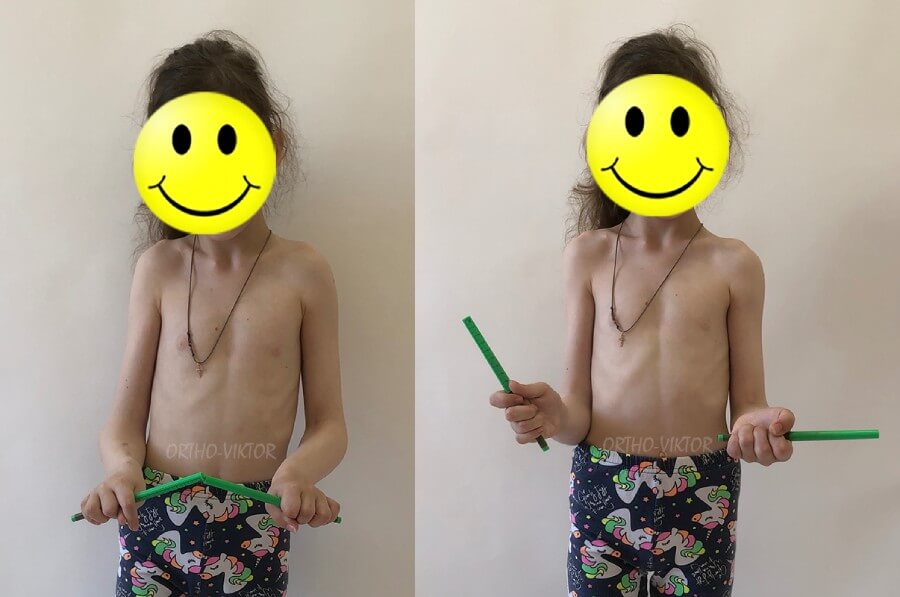
Функция через 3 месяца после снятия чрескостного аппарата и остеосинтеза локтевой кости стержнем Slim

Функция через 3 месяца после снятия чрескостного аппарата и остеосинтеза локтевой кости стержнем Slim
